Un post sul blog
Descrizione del post del blog.
6/11/20256 min read


Perché scegliere il modello mediterraneo
La Dieta Mediterranea è particolarmente indicata in gravidanza: alta presenza di vegetali e cereali integrali, legumi come prima fonte proteica, piccole quantità di carni magre, semi oleosi e frutta secca, basso apporto di salumi, carni lavorate e zuccheri semplici.
Questo approccio migliora la qualità della dieta senza eccessi calorici.
Attenzione a vegetariane e vegane
Nei modelli vegetariano (con latte e uova) e vegano (senza alimenti animali) possono emergere carenze di vitamina B12, riboflavina (B2), vitamina D, calcio e omega-3 a lunga catena. In questi casi è opportuno valutare integrazioni personalizzate e un attento planning nutrizionale.
Sicurezza alimentare: carni, salumi e cotture
Carni crude o poco cotte e salumi/insaccati poco stagionati (<30 giorni) possono veicolare Toxoplasma gondii, Listeria monocytogenes, Salmonella, Campylobacter ed E. coli.
La toxoplasmosi in gravidanza è rischiosa (soprattutto nel I trimestre): può causare aborto o malformazioni (SNC, vista).
Appena confermata la gravidanza è fondamentale valutare lo stato immunitario (IgG/IgM anti-Toxoplasma).
Evitare carni crude o al sangue, tartare/carpacci, salumi crudi (prosciutto crudo, salame, speck, bresaola, pancetta, capocollo);
preferire affettati cotti (prosciutto cotto, mortadella, fesa di tacchino) in vaschette industriali sigillate (minor rischio di cross-contaminazione rispetto al banco), consumandoli entro pochi giorni;
la cottura completa (anche in forno, p.es. salumi crudi inseriti in sformati ben cotti) abbatte il rischio.
Attenzione alla pizza: spesso i salumi vengono aggiunti a fine cottura → non sempre raggiungono temperature sufficienti.
Una dieta sana ed equilibrata, adeguata in macro e micronutrienti, è essenziale per la salute della madre e del feto.
Il comune stile alimentare “occidentale” ricco di cereali e zuccheri raffinati, carni rosse e grassi saturi, non è l’ideale durante la gestazione. Meglio orientarsi verso un modello che privilegi verdura, frutta, cereali integrali, pesce e latticini a moderato contenuto di grassi.
Tisane in gravidanza: quali sì e quali no
Le tisane possono aiutare idratazione, riposo e piccoli disturbi (nausea, stipsi).
Più usate:
1 Camomilla (calmante, lenitiva gastrointestinale).
2 Zenzero (utile contro la nausea; usare una fettina in acqua calda ~90 °C).
3 Melissa (nausea e disagi gastrointestinali lievi).
4 Malva (emolliente, utile in stipsi e per le mucose).
Da evitare (rischio uterotonico o interazioni): ortica, aloe, artiglio del diavolo, verbena, iperico, e in generale fitopreparati non validati.
Sempre confronto col ginecologo prima di assumere erbe.
Latticini e formaggi
Latte crudo: rischio Campylobacter, Salmonella, E. coli.
Formaggi freschi a pasta molle da latte non pastorizzato (es. brie, camembert) ed erborinati (es. gorgonzola) → rischio Listeria → sconsigliati.
Formaggi stagionati (anche da latte crudo) come il grana: profilo di sicurezza migliore per attività dell’acqua, acidità e sale.
Latte pastorizzato e yogurt: sicuri.
Gelato: evitare l’artigianale se prodotto con latte crudo; cautela con gusti alla frutta (lavaggio frutta incerto).


Frutta e verdura: igiene e scelta
Crudi e mal lavati possono veicolare Toxoplasma, Norovirus, HAV e Listeria.
1 Lavare accuratamente sotto acqua corrente; spazzolare la buccia quando possibile.
2 Per maggiore sicurezza, usare disinfettanti per alimenti a base di cloro seguendo etichetta.
3 Occhio alla rucola: la morfologia fogliare può “proteggere” i microrganismi → serve lavaggio meticoloso.
4Fuori casa: preferire cotti; attenzione alla cross-contaminazione (utensili/superfici/alimenti crudi a contatto).
Opzioni consigliate (ben lavate):
1 Agrumi, frutti di bosco, banane → vitamina C, potassio, folati.
2 Mango, pesche, albicocche → beta-carotene, vit. C/A.
3 Cime di rapa, cavolini, spinaci → vit. C, beta-carotene, ferro, folati.
4 Peperoni → vitamina C.




Proteine: fabbisogno e fonti
Le proteine supportano crescita fetale, tessuti materni e funzioni (enzimi/ormoni).
Fabbisogno orientativo:
~1 g/kg p.c. (aumenta leggermente con il progredire della gravidanza);
~1,2 g/kg p.c. in allattamento.
Priorità a fonti vegetali (legumi ~57% dell’apporto), poi carni (~18%) e latticini (~10%).
Limite superiore: non oltre ~25% dell’energia da proteine (alcune meta-analisi correlano eccessi a maggior rischio di SGA, parto pretermine, alterazioni di crescita).
Range prudente: 10–25% dell’energia da proteine, bilanciato e personalizzato.
Restare in forma senza eccessi di peso
Piatto bilanciato a ogni pasto:
. ½ piatto: verdure varie (crude/cotte).
. ¼ piatto: proteine (legumi, pesce, formaggi magri, tofu, uova; limitare carni rosse e processate).¼ piatto: carboidrati da cereali integrali (pasta/pane/riso integrali, quinoa, avena, patate).
Grassi buoni: 1 cucchiaio di olio EVO (considerare anche quelli in cottura).
Frutta secca/semi: ok, ma calorici → porzioni piccole.
Frutta come spuntino.
Disturbi frequenti
«Ho sempre fame»
In gravidanza aumentano fame e desideri specifici (anche per modifiche di gusto/olfatto). Dal 3° mese
servono ~300–360 kcal in più/die.
Se la fame persiste, puntare su alimenti a bassa densità energetica (fibre, acqua, proteine) per una sazietà migliore senza sforare le calorie.
«Ho sempre freddo»
All’inizio la temperatura interna può aumentare di ~0,5 °C per l’azione del progesterone sui centri di termoregolazione ipotalamici; il sintomo tende a ridursi nel III trimestre.
Rimedi semplici: bevande calde, zuppe di cereali/legumi.
Nausea
Frequente nelle prime settimane (associata a β-hCG elevata, sensibilità a odori/sapori; contribuisce il reflusso per rilassamento dello sfintere esofageo).
Strategie: pasti piccoli e frequenti, evitare caffè, spezie piccanti, cibi molto grassi o dolci; prediligere snack salati/proteici. Menta/zenzero possono aiutare. Parlare con il ginecologo se i sintomi sono marcati.
Aumento di peso: quanto è “giusto” aumentare?
Il fabbisogno energetico incrementa con il trimestre (stime orientative):
o I trimestre: +90–125 kcal/die
o II trimestre: +286–350 kcal/die
o III trimestre: +446–500 kcal/die
Linee guida aumento di peso in base al BMI pre-gravidico:


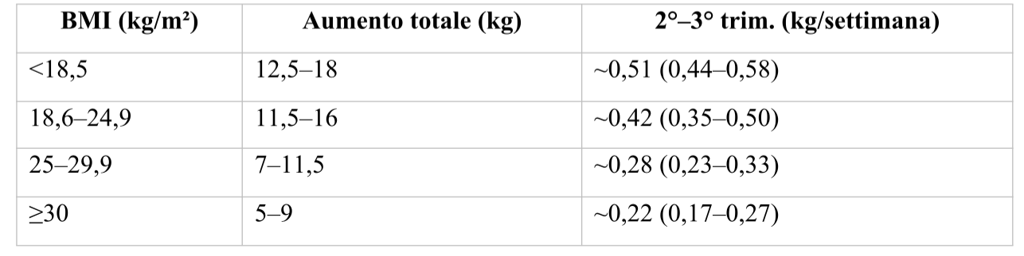
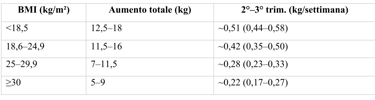
Circa il 40% dell’aumento di peso è feto + placenta; il 60% è dovuto a tessuti materni (utero, seno, tessuto adiposo).
Evitare l’idea “mangiare per due”: porta a eccessi energetici e complicanze (ipertensione, GDM, macrosomia, cesareo). Restrizioni eccessive, invece, aumentano il rischio di SGA.
Consigli pratici
1. Niente “licenze” caloriche: le necessità aumentano, ma di poco.
2. Attività fisica regolare (salvo controindicazioni mediche).
3. Acqua come bevanda principale.
4. Dispensa “pulita”: limitare snack, salse, dolci, bibite.
Esempio di giornata alimentare
o Colazione: pane/fette integrali o wasa + yogurt greco/ricotta/yogurt magro + 1 cucchiaino di marmellata.
Alternativa salata: pane integrale + hummus/fesa di tacchino/bresaola/uova/albume.
o Spuntino: frutta di stagione + mandorle/nocciole/anacardi (porzione piccola).
o Pranzo: pasta o risotto con asparagi/zucchine/melanzane + robiola/fiocchi magri/parmigiano + 1 cucchiaio di olio EVO.
o Merenda: frullato di frutta con latte scremato o soia + granella di pistacchio / cioccolato fondente.
o Cena: merluzzo al forno con pomodorini + insalata mista + pane integrale + 1 cucchiaio di olio EVO.
(Personalizzare porzioni/abbinamenti in base a fabbisogni e tolleranze.)
Integrazione: cosa considerare
. Folati (B9): idealmente prima del concepimento, riducono il rischio di difetti del tubo neurale.
. Vitamine A e D: valutare supplementazione in aree/soggetti a rischio carenza.
. Omega-3 (DHA/EPA): associati a minor rischio di parto pretermine e ad alcuni benefici sullo sviluppo.
. Colina: supporta lo sviluppo cognitivo fetale.
. Zinco e ferro: carenze correlate a parti pretermine e alterazioni dello sviluppo neurologico.
Le integrazioni vanno sempre personalizzate e concordate con il ginecologo.
Cibi da evitare in gravidanza
1. Crudi o non completamente cotti: carni, pesci affumicati a freddo, uova crude o creme non cotte, latte non pastorizzato, formaggi da latte crudo, salumi crudi.
2. Frutti di mare crudi (cozze, ostriche, vongole, fasolari): rischio microbiologico.
3. Formaggi con muffe (brie, camembert, roquefort, gorgonzola).
4. Dolcificanti artificiali: prudenza (scarse evidenze su sicurezza → meglio evitare).
5. Tisane non validate: molte erbe possono essere utero-stimolanti.
6. Alcol: zero. Non esiste una soglia sicura; associato a ritardo di crescita, danni neuro-visivi, abortività.


Caffeina: quanta?
La caffeina attraversa la placenta; in gravidanza la sua emivita triplica e il feto la metabolizza poco.
Assunzioni elevate (>300 mg/die) sono associate a maggior rischio di basso peso alla nascita e abortività.
→ Consigliata una riduzione significativa dell’intake; valutare tutte le fonti (caffè, tè, cacao/cioccolato, cola, alcuni farmaci).
Conclusioni
Una dieta varia e bilanciata sostiene crescita fetale e benessere materno. Restano limiti metodologici in letteratura (molti studi sono osservazionali e basati su autoriporto), ma il quadro pratico è chiaro:
1. privilegiare modello mediterraneo,
2. curare igiene e cotture,
3. adeguare energia e proteine senza eccessi,
4. valutare integrazioni mirate,
5. mantenere attività fisica sicura.
I micronutrienti chiave: carotenoidi, colina, folati, iodio, ferro, omega-3, vitamina D (e, nei modelli senza alimenti animali, vitamina B12).
Con scelte consapevoli e indicazioni personalizzate, la gravidanza può essere vissuta con serenità nutrizionale, a beneficio di mamma e bambino.
Prenota la tua visita e scopri tutti i servizi
CONTATTI
Informazioni
mauriziocontenutrizionista@gmail.com
+39 3533201960
studio marea x dr. Maurizio Conte © 2025
